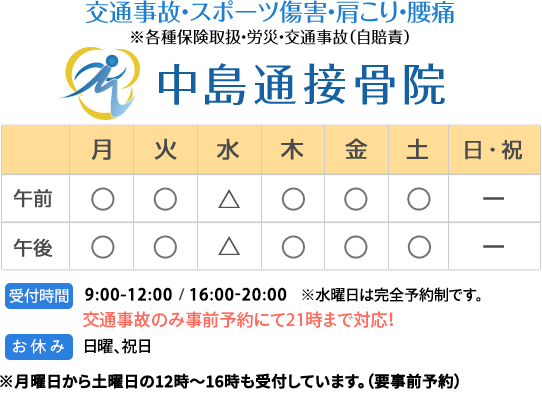
肩甲骨周りの筋肉がやわらかいと、肋骨と肩甲骨の間に指が入ります。

コツをつかむと四つ這いをしたときに肩甲骨を立てることも出来ます。
すごい人だと表を焼いて、裏を焼いて、横を焼くようなステーキみたいな感じになります。
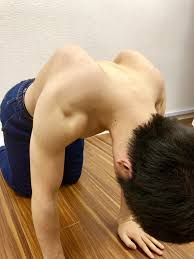
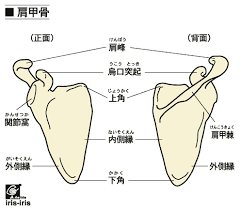
肩甲骨から起始する筋には、
僧帽筋、大菱形筋、小菱形筋、前鋸筋、小胸筋、肩甲挙筋、肩甲下筋、烏口腕筋、三角筋、棘上筋、棘下筋、小円筋、肩甲下筋、広背筋、上腕三頭筋、上腕二頭筋、肩甲舌骨筋があります。
手のひらくらいの小さな骨にこれだけの筋が付きます。
過密ダイヤの駅みたいです。
最近は肩甲骨の立て方を聞かれることが多くなりました。
立甲とも呼ばれています。
肩甲骨を立てるためには、少なくとも肩甲骨に付着する筋はやわらかい方が良さそうです。
肩甲骨内側には大菱形筋、小菱形筋、前鋸筋があります。
内上方には肩甲挙筋。
上方には僧帽筋中部線維があります。
外側には大円筋、小円筋などがあります。
下方には広背筋があります。
他にもありますが、肩甲骨と胸郭に付着する筋は大菱形筋、小菱形筋、前鋸筋です。
その他の筋は脊柱、鎖骨、上腕骨に付着があります。
絶好調に肩甲骨を動かそうと思うと、肩甲骨と胸郭に付着する筋だけでなく、胸郭以外に付着する筋のやわらかさも必要になってきます。
肩甲骨は大砲を打つ時の土台に例えられることがあります。
大砲の先が向いた方と土台の向きが一致しないと飛んでいく玉はしょぼそうです。
そして筒と土台の連結部には負担がかかりそうです。
その他にはボートの上から大砲を撃つ時に例えられることもあります。
土台が不安定だと玉は飛ばないという意味です。
人間の身体でも同じようなことが起こります。
肩甲骨がオートマチックに上腕骨の動きを追従することによって強い動きを可能にし、連結部(肩甲上腕関節)への負担を減らすことができるといえます。
肩の痛みがあるとか、思うように力が伝わらない感じがする方は一度肩甲骨の動きを見直されてはいかがでしょうか。

狭義の肩関節は肩甲骨と上腕骨で構成される関節のことをいいます。
広義の肩関節は肩甲上腕関節、肩鎖関節、胸鎖関節、第二肩関節、肩甲胸郭関節のことをいいます。
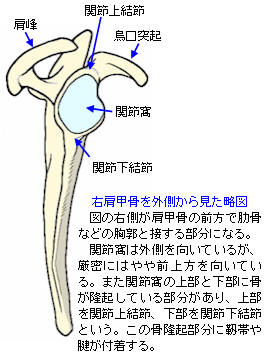
今回は肩甲上腕関節の話です。みんなが思い浮かべる肩関節です。
こんなとこがずれるとかあるの?という感じですが、ほんのわずかな位置異常が投球のパフォーマンスを落とすので注意が必要です。
肩後方関節包が硬くなると骨頭の異常運動が起こります。野球をやっている人に多くみられます。
肩後方関節包が硬くなると、骨頭は肩外旋時に後上方にずれ、内旋時には前方にずれます。
特に肩外旋時の後上方へのずれは、レイトコッキング期に肩峰下でのインピンジメントを引き起こします。
これは、正常な肩外旋運動に必要な大結節が肩峰下をくぐる動きが、骨頭の位置がずれているためにスムーズにいかなくなるのです。
このときスムーズにくぐらないというだけでもすでにパフォーマンスを落としています。
肩外旋制限は、投球時の肘の内側への負担も増大させるため注意が必要です。
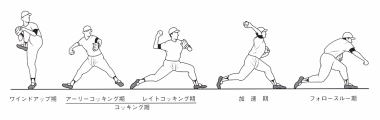
肩後方関節包が硬くなる要因は、フォロースルー時にIGHL(下関節上腕靭帯)後部線維に強い遠心性の力が加わり微細損傷をおこすためと考えられています。
三角筋後部線維、小円筋はフォロースルー時に遠心性に強く働き、腕が内旋して吹っ飛んで行くのにブレーキをかける働きをしています。
また、非投球側の股関節の内旋可動域に制限があるとフォロースルー時に肩関節の水平屈曲が強くなり、さらに肩関節後方への負担が大きくなってしまいます。
負担がかかり続けた組織はやがて硬くなり、骨頭の位置異常を引きおこします。
もう一つの骨頭の異常運動として、骨頭の前方へのずれがあります。これは肩の前方が緩いと起こります。肩外転外旋時には骨頭が前方にずれないようにIGHL前部線維がその役割をするのですが、骨頭が前方にずれたまま投げていると、外転・外旋でIGHLが強く伸ばされて、緩くなったままもとに戻らなくなります。
他には肩甲下筋が働いています。
肩前方の緩さが増大している選手の投球時には、アクセレレーション期での肩甲下筋の活動が低下しているといわれています。このような肩前方の緩さと肩甲下筋の機能低下は、骨頭の前方へのずれを大きくし、MER(肩最大外旋)時にインターナルインピンジメントを引き起こす可能性があります。
肩前方の緩さの要因には、投球時のhyper Angulation(肩水平外転の増大)があります。Hyper Angulationは肩全面の伸張ストレスが大きくなります。Hyper Angulationの原因として肩甲骨の上方回旋、内転可動域の不足等があります。上方回旋が少ないということは肘下がりにつながり、肘への負担を増やすことにもなってしまいます。
というわけで、肩関節(肩甲上腕関節)そのものへのアプローチも大切だし、肩甲骨(肩甲胸郭関節)へのアプローチも大切ということがいえます。

QLSとは、肩関節後部にあり、この部分は大円筋の上縁、上腕三頭筋の外側縁、肩甲骨、上腕骨によって形成される空間を指し、その空間を腋窩神経(えきかしんけい)、後上腕回旋動脈などが通過しています。QLSS(quadrilateral space syndorome)とは、この部分で生じる絞扼性神経障害で、障害される神経は腋窩神経です。
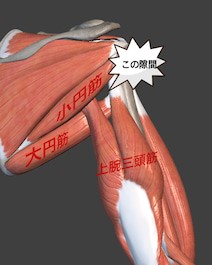
症状は、肩関節後面から上腕外側に広がる放散痛、QLSの圧痛、水平内転強制による上腕外側への放散痛、上腕外側(腋窩神経の固有知覚領域)の知覚障害、肩関節外転筋力の低下、三角筋の萎縮などがあります。
腋窩神経は、腕神経叢の後神経束から分岐した後、腋窩部を背側に向かい、外側腋窩隙(QLS)を通過し、運動枝と知覚枝に分岐します。運動枝は三角筋と小円筋、知覚枝は上外側上腕皮神経として三角筋の表層にて上腕近位外側面にいきます。
腋窩神経が通過するQLSは、肩関節背側の三角筋の表層で、大円筋、小円筋、上腕三頭筋長頭と上腕骨の間に生じた外側部分に存在する四角形の間隙です。
外側腋窩隙(QLS)は、三辺が筋によって構成されているため、肩関節肢位や筋の緊張によってもスペースが変わり、腋窩神経を絞扼します。
腋窩神経が絞扼されると、肩関節後面と上腕近位外側の放散痛、上外側上腕皮神経の支配領域の知覚障害、肩関節外転筋力の低下、三角筋の萎縮、QLSの圧痛を生じます。
投球動作では、後期コッキング期では絞扼、フォロースルー期では牽引されます。繰り返される投球による肩周囲筋の肥大によってQLSの狭窄はさらに強くなり、筋へのストレスと炎症により硬くなりQLSSを引き起こすと考えられます。投球動作では肩関節外転位で内外旋を繰り返すことでQLSを通過する腋窩神経を絞扼して、QLSSを引き起こすことがあります。
アクセレレーションからボールリリースの直後までの期間に大円筋と上腕三頭筋が同時に収縮します。つまりボールをリリースする直前に肩は急激に外旋位から内旋位へと変化するため、肩内旋筋である大円筋が収縮します。またこの時、肘は伸展位をとるため肘伸筋である上腕三頭筋も同時に収縮します。またこれに拮抗して小円筋などの肩外旋筋群にも負荷がかかるので後方のタイトネスが高まると考えられます。
腋窩神経は上肢下垂位で一番弛緩して、肩外転・外旋位でもっとも緊張が高くなります。
肩外転・外旋位で緊張と圧迫が高まった腋窩神経に、大円筋、上腕三頭筋が収縮するとさらにQLSが狭小化して圧迫が強まります。
肩甲上腕関節後方が拘縮した状態で肩関節の水平屈曲をすると、肩甲上腕関節関節後方が伸びないため肩甲骨を上方回旋方向に変位させます。この拘縮はQLSが狭小化していることを示唆しています。肩甲上腕関節の拘縮に対し、肩甲骨を保持することにより上腕骨と肩甲骨に付着する筋に適切なストレッチングをすることが、QLSSの治療の一つと考えられます。水平屈曲の形だけとっても伸ばしたいところが伸びてないなんてことが起こるのです。
リトルリーガーズショルダーは、小学校高学年から中学生の時期に、野球などの投球を行うスポーツで生じます。
高校生でみられることもあります。
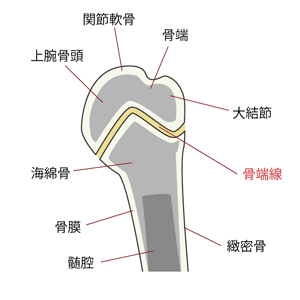
上腕骨近位の骨端線という成長軟骨部が繰り返しの投球動作により離開していきます。
1球の全力投球や遠投で急に痛くなる場合もあります。日常生活には支障がないことが多く、見かけ上は肩の可動域制限もありません。
大人の場合だと、投球障害はほとんどがオーバーユースに起因する軟部組織の障害です。
しかし成長期の子どもの場合だと軟部組織の損傷は少なく、まだ骨端線や骨端核があるために弱い骨端部に負担がかかってきます。
骨端線の2~5倍の強度が関節周辺の関節包と靭帯にはあるといわれています。
そりゃ無理だわって話なのです。
しかも投球の際、リリース時には肩にかかる引っ張る力は体重の1.5倍といわれています。鉄棒にぶら下がっった時にもう一人小さい子がしがみついたくらいの負担がかかるのです。
骨端線離開がある時に我慢して投げるはあり得ないのです。
もちろん離開がない子でも投げすぎや全力投球はオススメしません。
通常は投球を1ヵ月から3ヵ月程度休止します。投球側の肩だけではなく、脊柱や股関節などの柔軟性が低下していることが多くみられるので、投球を休んでいる間にしっかりストレッチ等を行いますが、肩の痛みが出るようなことは避けましょう。ほとんどの場合で大きな後遺症は残さずに治っていきます。
痛みを我慢しながら投げていると骨端部で横滑りするようにずれてしまうことがあります。骨端線も閉じたりすることもあります。閉じてしまったら腕が長くならないってことです。速いボールを投げるためには不利になるので、何とか投げるのを我慢してほしいのです。
休止中もバッティングや走塁は続けても大丈夫なのでそちらをしましょう。もちろんやりすぎ注意です。
できること・やっていいことをしましょう。
骨端線離開は成長期の小中学生に多いですが、まれに高校生で再発するケースがあります。「まだ背が伸びるんだよ」と慰めますが、離開しなくても背は伸びます。余計なケガはしたくないのです。
ちなみに、
<リトルリーグの投球規定>
リーグ年齢
最大投球数 11~12歳 85球/日
9~10歳 75球/日
7から8歳 50球/日
必要な休養時間として
投球数 66球以上 4日間の休息が必要
51~65球 3日間の休息が必要
36~50球 2日間の休息が必要
21~35球 1日間の休息が必要
1~20球 休息日は必要ない
米リトルリーグ公式HPより
とされています。
他にも1日50球、週200球以内というのもあります。
骨端線離開の場合、ほとんどがビックリするような投球数で来院されます。
その他外野手のバックホームや遠投練習などでの損傷があります。
外野手は中継まで。
遠投練習禁止でいいです。だってそもそも意味がないと考えられているんですよ。

棘下筋(きょくかきん)は、その支配神経である肩甲上神経の解剖学的特徴から、野球の投球、バレーボールのアタック動作などで負担がかかるため萎縮しやすい筋です。
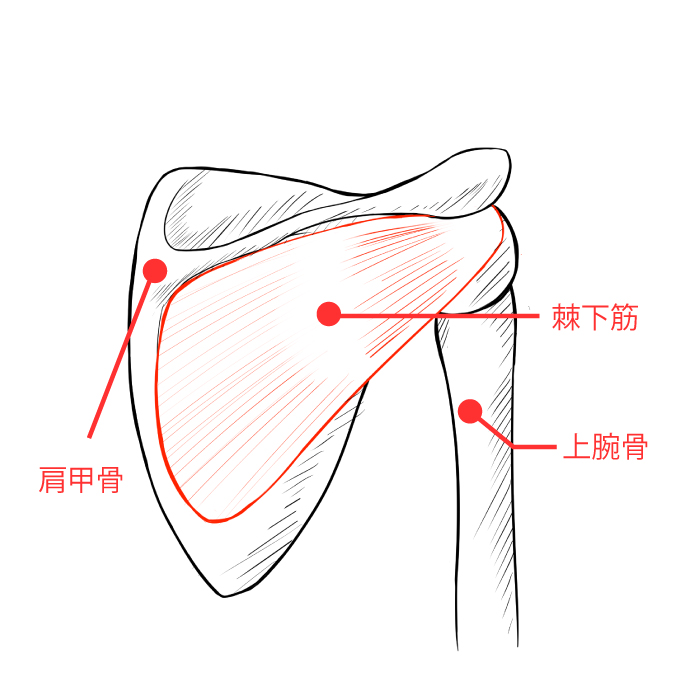
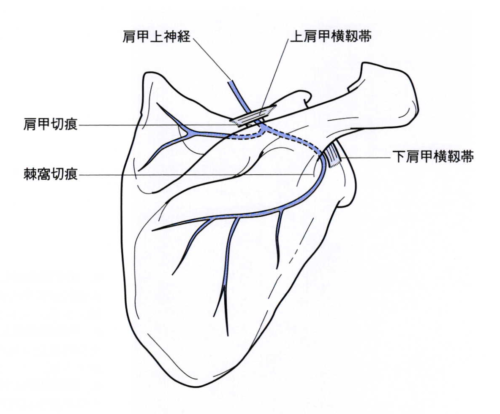
棘下筋の支配神経の肩甲上神経は、第5・6神経神経根より形成される上神経幹から分かれ、肩甲切痕を通過した後,棘上筋への運動枝と肩関節への関節枝を分枝し、棘窩切痕で内側に向きを変え棘下筋に運動枝を分布しています。
この肩甲切痕と棘窩切痕の2箇所が絞扼の好発部位です。
小中学生の投球障害肩の中にも、棘下筋の筋力低下や筋委縮が生じている例があります。これらの棘下筋の機能不全は肩甲上腕関節の安定性に影響します。リリース時の肩関節には体重の1.5倍ほどの牽引力がかかっているそうですから。筋が萎縮していては安定させられるはずもありません。棘下筋の萎縮を早期に発見することがその他の余計な障害を防ぐともいえます。
他のスポーツ障害同様、フォーム指導、外旋筋力強化などの予防及び棘下筋テストなどによる早期発見が重要です。
ただそのフォーム指導もその選手が指導の通りにできるとは限らないのが世の常でして。
できない理由や負担をかける理由が股関節の内旋制限にあることも多いのです。
投球やアタックのように肩関節外転外旋位から内転内旋位への運動は、肩甲骨も胸壁に対して前外方へ回旋するので肩甲上神経が肩甲切痕部や棘窩切痕で伸ばされることで損傷されます。
また、加速された上肢の減速ためにフォロースルー時に遠心性収縮を強いられることが棘下筋損傷の理由としてあげられます。
その負担を軽減するには、非投球側の股関節内旋可動域がフォロースルー時の上肢の減速に必要です。股関節が硬くていいことはないということですね。

仰向けに寝て、内股になる感じで親指を床につけてみると左右差をみることができます。
お尻のストレッチングで改善されることが多いです。
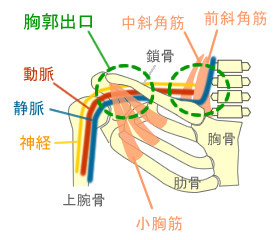
胸郭出口症候群は、腕神経叢の圧迫あるいは牽引による神経・血管症状を主体とする疾患です。
胸郭出口症候群は解剖学的な異常からなる場合と、機能的な障害からなる場合があります。解剖学的な異常による場合は、徒手療法では効果が得られることは少なく、手術が選択されることが多いです。
機能的な障害により症状が出ている場合の多くは、普段の姿勢・スポーツ動作などの影響で出ることが多いので、筋のリラクセーションや運動療法などにより改善を目指します。
競技選手においては神経・血管症状があるということは当然パフォーマンスにも影響してくるので、早期の発見が重要です。
胸郭出口症候群の牽引型の肩甲骨は、外転・下方回旋位にあり、僧帽筋中部線維・下部線維の機能不全状態の、いわゆるなで肩の人に多くみられます。
牽引型の特徴は、荷物を持つとより症状が悪化することです。これは、肩甲骨を内転位に保つことができればラクになります。このことから装具療法も有効な治療法の一つですが、装具に頼れば筋肉は弱くなっていくので装具と併用するのが良いでしょう。運動療法では、肩甲骨の位置異常を変えるための筋のリラクセーションや僧帽筋中部・下部線維の筋力訓練をします。
牽引型の場合は腕神経叢の牽引ストレスを減らすことが重要です。
野球をやっている人にも胸郭出口症候群はみられます。
その前に肘や肩の不調を訴えて来院することが多いのですが、肩肘の痛みは当然局所が傷んでいるのですが、機能的にみていくと根っこの部分の肩甲骨の位置異常・機能不全が多くみられるのです。
肩甲帯の機能を支配する腕神経叢について書いていきます。
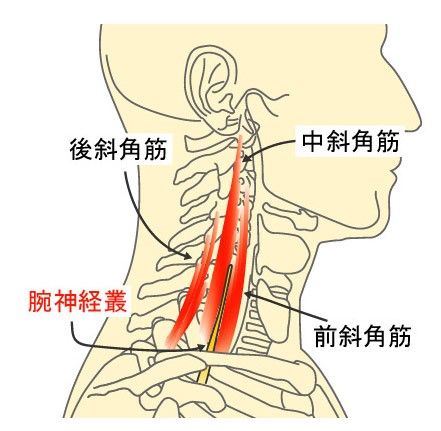
腕神経叢は、C5~Th1までの神経根が椎間孔を出た後、頚の筋の間、鎖骨と肋骨の間、小胸筋の下を通って手にいきます。腕神経叢がこの部位で、神経、動・静脈が絞扼された状態を胸郭出口症候群といいます。
最初に腕神経叢絞扼がされる部位が斜角筋隙で、前壁が前斜角筋、後壁が中斜角筋で構成されています。
よくあるのが、パソコンの使用時などの不良姿勢で前斜角筋と中斜角筋の緊張が高くなると、前壁と後壁の間は狭くなります。斜角筋は第一肋骨にも付着しているので、第一肋骨が引き上げられることでさらに斜角筋隙は狭くなり腕神経叢が圧迫されます。
ここで腕神経叢が圧迫された状態を斜角筋症候群といいます。
鎖骨下動脈も斜角間隙を通過しますが、鎖骨下静脈は前斜角筋の前を通過するので鎖骨下静脈は圧迫されません。
次の絞扼部位は肋鎖間隙で、斜角筋隙を通過した腕神経叢と鎖骨下動脈は、上が鎖骨、下が第一肋骨で構成された骨性のトンネルを通過します。。また、斜角筋隙を通過しなかった鎖骨下静脈も、肋鎖間隙は通過します。
なで肩姿勢のように鎖骨が下制した状態では、トンネルが狭くなり、腕神経叢と鎖骨下動・静脈は圧迫されます。
腕を上げて鎖骨が回旋した場合は、トンネルの前壁を構成する肋鎖靭帯も後ろに移動するのでさらにトンネルは狭くなり、腕神経叢と鎖骨下動・静脈は圧迫されます。
このトンネルで絞扼された状態を肋鎖症候群といいます。
最後の絞扼部位が小胸筋下間隙です。このトンネルは、上が烏口突起に付着する小胸筋で構成され、下が烏口鎖骨靭帯で構成される線維性トンネルです。
肩関節を外転させると、腕神経叢と鎖骨下動・静脈はこのトンネルを支点に向きが変わります。そのとき、腕神経叢と鎖骨下動・静脈に小胸筋が支点となり負荷がかかります。このように、肩関節を外転することで腕神経叢の絞扼が生じる症候群を過外転症候群といいます
胸郭出口症候群は、大人だけのものではなく小学生でもなることがあります。
大人子ども関係なく、野球をやっている人には投球側の肩甲骨の位置異常が多くみられます。これについては僕もいろいろ話を聞いてきましたが、頸反射を使うことにより頸部の筋の緊張が高くなり絞扼が起きて肩甲骨の動きを支配する筋の機能が落ちるのではないかと思っています。
今までどんな話があったかというと、ピッチャーは非投球側でバッグを持つから投球側の腹斜筋によって側屈がおきて肩甲骨の位置が下がっている説、投球時の身体を捻るのが外腹斜筋の作用で外腹斜筋と前鋸筋は筋連結があるから引っ張られて肩甲骨が下がる。などですが、斜角筋の緊張を落とすと肩甲骨の位置が上がってくることが多いので斜角筋っぽいです。もちろん他にもありますが。
なのでそれらの可能性を考慮しながら評価を進めていきます。
肘痛、肩痛が出たら胸郭出口症候群の可能性を初めから考えた方がいいかもしれません。
なぜなら肩肘の障害は肩甲骨の位置の異常に起因するものが少なくないからです。スポーツ活動時の肩痛・肘痛を主訴に受診した約15%に胸郭出口症候群があったとするデータもあります。
上手な子ほど頸部の伸張反射を活用しています。と同時に頸部の筋の緊張も高くなりやすいといえます。
日ごろから頚回り、肩甲骨周りのケアをしておきたいものです。
野球やバレーボールなどのオーバーヘッドスポーツで見られるものに
肩甲上神経の絞扼(コウヤク)による筋の萎縮があります。
繰り返されるフォロースルー動作で肩甲上神経に牽引ストレスがかかり、神経障害が引き起こされます。
肩甲上神経支配の棘下筋(きょくかきん)は投球時にはブレーキをかける働きがあります。
その筋が萎縮しているとブレーキがかからないので肩関節にかかる負担が大きくなります。
ろくなことが起こりません。
肩甲骨を見てペこんとへこんでいる人は注意が必要です。
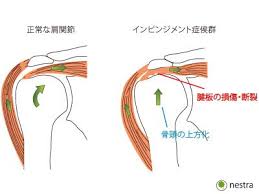
投げると肩が痛いと思った時「インターナル インピンジメント」というものがあります。
インピンジメントとは衝突と言う意味です。
インターナル インピンジメントは後上方関節唇と腱板深層の衝突によって痛みが出ているものをいいます。
レイトコッキングフェイズで肩関節後方に痛みが出ます。
後上方関節唇損傷と関節包面断裂を合併しているものが多いとされています。
肩の痛みでお悩みの方は多いですが。
とりあえず悪くしない方法があります。
それは、悪くすることをしないことです。
悪くする方法は、、、
肩甲骨をおさえて腕をまわす
肘からあげる様に腕をあげる
肩甲骨面よりも後ろで腕をあげる
上記は私が勝手に肩にとっての三重苦と呼んでいるものです。
肩の調子が悪い人がよくする動作に健側の手で肩甲骨を上からおさえて、肘からあげるようにして肩甲骨面よりも後ろで肩の調子を確認する
というのがあります。
肩関節にとって窮屈な動きなので悪い人は不調を感じやすいし、健康な肩もこれを繰り返すと悪くなります。
やらなきゃいけないことをやるより、やってはいけないことをやらない方がよいことが多々あります。

肩こりは、肩だけを見るのではなく全身を見ていく必要があります。
肩周りの筋を治療してもすぐに治療効果はなくなってしまいます。
肩周りだけでなくその部位に負担をかけている理由を探す必要があります。
日常動作のくせ、そのくせはどこかを代償して出ているものであればその部位も治療の対象になります。