小学校高学年から高校生くらいまでの時期に膝下あたりに痛みが出る症状で「オスグッド・シュラッター病」というスポーツ障害があります。
発症時期は成長期に限定的で、接骨院でもよくみる疾患の一つです。
脛骨上部の大腿四頭筋付着部の脛骨粗面が膨らんで、押さえると痛みがあったり、膝を動かしたり衝撃を与えると痛むという特徴があります。 特に10歳~15歳くらいの頃に発症し、バレーボールやサッカー、バスケットなど走ったりジャンプしたりなど脚をよく使うスポーツをしている子供によくみられます。
スポーツを継続しながら経過を観察することも出来ますが、重症であれば安静にすることが必要です。

治療開始時に筋の柔軟性が低下していた人ほど運動療法による効果が高いです。
大腿四頭筋の柔軟性の改善により、早期のスポーツ復帰が可能となることが多いですが、柔軟性が高いのに痛みが残る場合は身体の使い方(使われ方)に問題があることもあります。
正しい動作(ヒップヒンジ等)で膝の前面にかかる負担を軽減させることが大切です。
柔軟性が高いのに症状が強い人は動作に問題があるのかもしれません。
インソールで動作を誘導するのも効果があります。
インソールとウエイトトレーニングを組み合わせると障害予防が期待できます。

脛の内側の痛みにシンスプリントというスポーツ障害があります。
シンスプリントは運動時や運動後に下腿内側下 1/3にみられる疼痛性疾患で、「脛骨疲労性骨膜炎・過労性脛部痛」ともいわれ、ランニングやジャンプ動作の多いスポーツで多くみられます。
その病態については骨膜炎、筋膜炎、過労性骨障害がいわれており、特定されていませんが、繰り返しの外力によるものについては異論がありません。
急激にトレーニング量を増やした際に生じることが多いです。
また硬い路面、すり減った靴など練習環境も発症要因となるので、練習環境も確認する必要があります。
痛みが強い場合はランニング・ジャンプ動作などは中止して、自転車や水中運動などで患部に負担がかからないようにして体力の低下を最小限にするように努めます。
安静時期であっても患部外のトレーニングは積極的に行います。
復帰の目途は通常、トレーニング量の減少後1~2週ですが、重症化すると3ヶ月以上かかるケースもあるので運動開始時期を誤らない必要があります。

繰り返しの投球、全力投球、投球フォーム等が原因の肘や肩の障害を「野球肘」「野球肩」といいます。
投球による障害は、成長期である学童期の子供に多く見られます。
大人と子供では負担のかかり方は同じでも組織の強さが違うため、投球障害といっても分けて考える必要があります。
大人は骨が強いので靭帯に負担がかかり、子供は靭帯などの軟部組織を傷めることは少なく、骨端核や骨端線に負担をかけます。
治療法もそれぞれ違いますが、共通していえるのは負担がかかる動作を改善しないとまた同じ部位を傷めるということです。
患部が回復しても、投げたらまた同じではいけないので負担をかけた要因となっているものにアプローチします。
「なんとなく違和感がある」「投げるときに痛い」「投球できないほどの痛みがある」など症状も様々で、治療法も保存療法から手術が必要なものまで色々とあります。
まずはどのタイプの投球障害かを評価して、適切な治療を選択することが大切です。
学童期の投球障害で多くの成人の野球選手が悩んでいます。
長く野球を続けるためには、いかに学童期を過ごすかが重要です。

自転車乗車時の腰痛についてお話します。
「自転車に乗っていると腰が痛くなるんです。」という相談が時々あります。
まずは忘れることです。
お話を聞くと「◯Km過ぎた辺りから痛くなるんです」ということ
もしかしたらメーターを見なかったら痛くならないかもしれません
とは言え本当に痛いかもしれないので一応チェックすることはあり
①「動かし過ぎ」「動かなさ過ぎ」?
身体は「動かし過ぎ」ても「動かなさ過ぎ」ても痛くなります。
ダンシングの方が腰の筋肉をほぐすこともあれば痛くなることも。
これは強度と量にもよります。
シッティングで腰が痛い人もいます。
②身体がかたい?
股関節の屈曲可動域が足りなくて体幹の側屈動作を入れてペダリン
サドルを上げれば側屈は解消されますがペダルに足が届かなくなり
③そのスキルになる身体の状態?
体幹部の動きは、股関節の屈曲可動域が大きい人は小さいし、小さ
「動き過ぎ」なのか「動かなさ過ぎ」なのか、
「動き過ぎ」はスキルの問題なのかそのスキルになる身体の状態な
④かたくて弱い?
大体そもそもかたいです。それと、漕ぐ力が弱ければ身体を捩りま
かたいし弱いしではどこかが痛くなりそうです。
(けど気にしないと痛くないかもしれません…)
ストレッチングをしてウエイトトレーニングをしてスキルを上げて

令和元年12月22日に東海野球障害研究会に参加しました。
どのご講演も面白いものばかりでしたが、特に印象に残ったのがドミニカの野球肘検診についてのご講演でした。
ドミニカといえば多くのメジャーリーガーを輩出している国ですが、人口は約1000万人と大きな国ではありません。
なぜ多くのメジャーリーガーを輩出できるのか、ご講演を聞く中で大いに納得できることが多くありました。
野球肘と言えば野球をやってる人の多くが経験します。特に悲しいものが外側型の野球肘です。
ドミニカはなんと0だと。ちなみに指導者の喫煙も0だったそうです。
野球肘の癌ともいわれる外側型の野球肘ですが、副流煙との関係が以前から言われています。
なぜ癌といわれるかとかというと、初めは痛みがなく進行し気付いた時にはかなりやばい状態という意味で使われています。
たばこの煙で血流が悪くなり軟骨の成長障害がおこると言われています。
指導者の方におかれましてはぜひともやめて頂きたいことの一つです。
他には肩周りの柔軟性においては日本の球児の方が柔らかかったと。
柔軟性は関係ないという話でもなくて、やっぱり柔軟性は障害予防やパフォーマンスの観点からみてもあった方がいいのですが、何よりも圧倒的に投球数が日本の野球少年に比べて少なかったそうです。
投げなければ障害を防げるのであれば誰でもできます。
是非投球数を減らして欲しいものです。
そんなこと言ったら上手にならないじゃんという声も聞こえてきそうですが、少ない投球数でも上手くなっているのがドミニカの球児です。
工夫をして下さい。

面白いことにドミニカの少年はピッチャーをやりたがらないそうです。
肩肘を傷めると将来稼げないからです。
そうなんです。
あなた方が抱えている野球少年は将来プロになるかもしれないのです。
恐ろしくてガイドラインから外れたことなどできるはずもないと思うのですが。
使用しているボールは大人のボールも混じっているそうです。
おさがりを使用しているということです。
このことからも軟式、硬式、ボールの重さというよりはやっぱり投球数が関係してるというように理解しました。
今日からでもできます。
練習しすぎはろくな結果になりません。

足関節捻挫は、様々なスポーツ外傷のなかでも最も発生頻度が高く、再発しやすい外傷です。
その中でも多くみられるものに足関節内反捻挫があります。
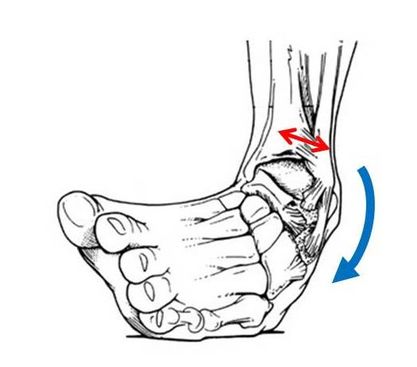
この内返捻挫が起こりやすい原因として、
1,足関節の構造
2,荷重関節であり地面に近いことからその影響を受けやすい
3,足が地面に固定されたときに足関節より上位の動きの影響をうけやすい(ふり返り時など)、両足立ちから片足立ちになる際に荷重が外側へと偏位するために足部回外が起こりやすい肢位になる
4,足部が地面に固定されたまま重心が外方へ移動する際に内返しが強制される
などがあります。
捻挫とは生理的な可動範囲を超える外力が加わることで関節の構成体(関節包、靭帯、皮下組織)が損傷したものをいい、外力が消失した後に関節の解剖学的な位置関係が元の状態に戻ったものをいいます。骨折や腱断裂は含みません。
ちなみに脱臼は位置関係が逸脱したままのものをいいます。
捻挫への施術をする際は、圧痛点による損傷部位を確認する必要があります。またエコーがあれば撮ると良いでしょう。
内反捻挫で損傷する部位は、その受傷機転の違いから、前距腓靭帯、踵腓靭帯、二分靭帯の損傷があります。
似たような外力の加わり方で骨折をしていることもあるので注意が必要です。
よくある受傷機転として、方向転換時やジャンプからの着地時に、足関節が内返しあるいは底屈を強制されて生じる外側靭帯損傷があります。バレーボールやバスケットボールなどで多く見られます。
痛みはあるもののプレイ続行が可能な軽傷例から、痛みが強く歩行も困難な重症例まで様々です。

足関節の内返しが強制され、外側靭帯の部位に圧痛があり、内反ストレスをかけたとき外側を痛がれば外側靭帯損傷の可能性が高いです。靭帯損傷の重症度は、
Ⅰ度は靭帯が一度伸張された状態、
Ⅱ度は部分断裂、
Ⅲ度は完全断裂、
に分類されます。臨床的には、外側靭帯に圧痛があるものの、前方不安定性がなく、腫れも軽度な場合はⅠ度、痛みが強く歩行も困難で、明らかに前方引き出しテストが陽性であればⅢ度損傷と評価しますが、アスリートでは、外側靭帯損傷を繰り返していて、通常時でも前方引き出しテストが陽性の場合も多く見受けられます。
また靭帯の単独損傷か、骨折を合併しているかの判断は難しく、受傷後スポーツの継続が困難な場合はは、X線撮影を行い、足関節周囲の骨折の有無も確認するとよいでしょう。
初期治療はRICE処置を行うのが基本とされています。最近ではPOLICEやPRICEなどの方法も広まりつつあります。患部の安静、冷却、圧迫、挙上をします。冷却は24~48時間行うことが望ましいとされています。
靭帯が損傷を受けると受傷前と同じ強度を持つことはありません。そのため靭帯が損傷すると、不安定性のため容易に足関節捻挫を繰り返すことになります。これがいわゆる捻挫が癖になった状態です。このような状態でスポーツ活動を続けると、その不安定性から本来持っているパフォーマンスを十分に発揮できません。車でいうとふにゃふにゃのサスペンションの様な感じになってしまうのです。
捻挫を甘く見てはいけません。
運動療法や物理療法によって靭帯が元の強さになることはありません。足関節の動的安定性を出すための運動療法が必要になります。足関節の外返しに作用する長腓骨筋の筋力強化が重要です。
足関節捻挫を繰り返す症例では、立方骨-第5中足骨間の不安定性を有していることも多くそのような症例では、短腓骨筋や小趾外転筋の筋力強化も併せて行うとよいでしょう。
野球肘には様々な種類があり、大きく分けて内側型、外側型、後方型があります。
また大人と子供では負担のかかり方は同じでも組織の強さが違うため、野球肘といっても分けて考える必要があります。
大人と子供で障害が発生する部分が変わるのは、大人は骨が強いので靭帯に負担がかかり、子供は靭帯などの軟部組織を傷めることは少なく、骨端核や骨端線に負担をかけます。
治療法もそれぞれ違いますが、共通していえるのは負担がかかる動作を改善していかないとまた同じ部位を傷めるということです。
安静にしていれば患部は回復するものでも、投げたらまた同じではいけないので、負担をかけた要因となっているものにアプローチします。
そうではなく手術が必要なものもあります。関節鏡などの侵襲の少ない手術もあります。まずはどのタイプの野球肘かを評価して、適切な治療を選択することが大事です。

肘関節には上腕骨、橈骨、尺骨の3つの骨があり、内側と外側にこれらをつなぐ靭帯があります。
内側型の野球肘は、ボールを投げるときの牽引力により骨や靭帯が引っ張られて裂離骨折や靭帯損傷などが起こるものです。肘が痛いといって来院されるなかで最も多いものです。遠投などの一回の強い外力で発生することがあります。
外側型の野球肘では圧迫により軟骨や骨が摩耗します。これは先に内側の野球肘で肘の安定性が損なわれたせいで起こるものもありますす。
早期に発見できれば問題なく治るのですが、レントゲンに写らないこともあるので注意が必要です。超音波画像観察装置だと早期の発見ができます。外側型の野球肘は痛みがなく進行していくものなので早期発見早期治療が重要です。
後方では骨同士の衝突で疲労骨折が起こったり、骨や軟骨が欠けたり骨棘ができたりします。
引っ張られる部分の腱の炎症が起きることもあります。
肘を伸ばす動作を繰り返すことで骨同士が衝突して骨のかけら(関節ネズミ)ができたりすることで曲げ伸ばしが徐々にできなくなってしまうものもあります。
速い球を投げたり、遠投などでは一回の投球での肘にかかる負担が大きいです。ボールを投げるときの肘への負担はレイトコッキング期だとボール150個分の負担がかかるそうです。カゴ満杯よりも大きい負荷が手に乗っかっているのです。当然、球数が多くなると負担が増えます。肘の負担は一回の負荷×投球数なので、一回の負荷が大きければ一発で傷めることもありますし、弱い力で投げてても球数が多ければいずれ傷めます。
僕は球数制限賛成派です。

狭義の肩関節は肩甲骨と上腕骨で構成される関節のことをいいます。
広義の肩関節は肩甲上腕関節、肩鎖関節、胸鎖関節、第二肩関節、肩甲胸郭関節のことをいいます。
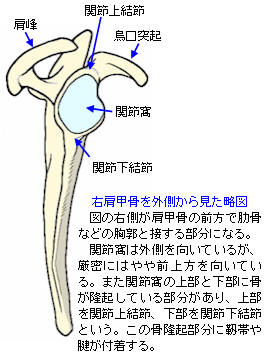
今回は肩甲上腕関節の話です。みんなが思い浮かべる肩関節です。
こんなとこがずれるとかあるの?という感じですが、ほんのわずかな位置異常が投球のパフォーマンスを落とすので注意が必要です。
肩後方関節包が硬くなると骨頭の異常運動が起こります。野球をやっている人に多くみられます。
肩後方関節包が硬くなると、骨頭は肩外旋時に後上方にずれ、内旋時には前方にずれます。
特に肩外旋時の後上方へのずれは、レイトコッキング期に肩峰下でのインピンジメントを引き起こします。
これは、正常な肩外旋運動に必要な大結節が肩峰下をくぐる動きが、骨頭の位置がずれているためにスムーズにいかなくなるのです。
このときスムーズにくぐらないというだけでもすでにパフォーマンスを落としています。
肩外旋制限は、投球時の肘の内側への負担も増大させるため注意が必要です。
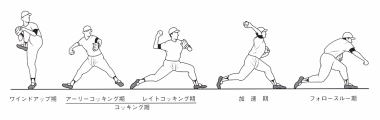
肩後方関節包が硬くなる要因は、フォロースルー時にIGHL(下関節上腕靭帯)後部線維に強い遠心性の力が加わり微細損傷をおこすためと考えられています。
三角筋後部線維、小円筋はフォロースルー時に遠心性に強く働き、腕が内旋して吹っ飛んで行くのにブレーキをかける働きをしています。
また、非投球側の股関節の内旋可動域に制限があるとフォロースルー時に肩関節の水平屈曲が強くなり、さらに肩関節後方への負担が大きくなってしまいます。
負担がかかり続けた組織はやがて硬くなり、骨頭の位置異常を引きおこします。
もう一つの骨頭の異常運動として、骨頭の前方へのずれがあります。これは肩の前方が緩いと起こります。肩外転外旋時には骨頭が前方にずれないようにIGHL前部線維がその役割をするのですが、骨頭が前方にずれたまま投げていると、外転・外旋でIGHLが強く伸ばされて、緩くなったままもとに戻らなくなります。
他には肩甲下筋が働いています。
肩前方の緩さが増大している選手の投球時には、アクセレレーション期での肩甲下筋の活動が低下しているといわれています。このような肩前方の緩さと肩甲下筋の機能低下は、骨頭の前方へのずれを大きくし、MER(肩最大外旋)時にインターナルインピンジメントを引き起こす可能性があります。
肩前方の緩さの要因には、投球時のhyper Angulation(肩水平外転の増大)があります。Hyper Angulationは肩全面の伸張ストレスが大きくなります。Hyper Angulationの原因として肩甲骨の上方回旋、内転可動域の不足等があります。上方回旋が少ないということは肘下がりにつながり、肘への負担を増やすことにもなってしまいます。
というわけで、肩関節(肩甲上腕関節)そのものへのアプローチも大切だし、肩甲骨(肩甲胸郭関節)へのアプローチも大切ということがいえます。

QLSとは、肩関節後部にあり、この部分は大円筋の上縁、上腕三頭筋の外側縁、肩甲骨、上腕骨によって形成される空間を指し、その空間を腋窩神経(えきかしんけい)、後上腕回旋動脈などが通過しています。QLSS(quadrilateral space syndorome)とは、この部分で生じる絞扼性神経障害で、障害される神経は腋窩神経です。
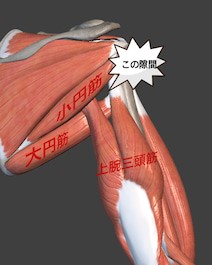
症状は、肩関節後面から上腕外側に広がる放散痛、QLSの圧痛、水平内転強制による上腕外側への放散痛、上腕外側(腋窩神経の固有知覚領域)の知覚障害、肩関節外転筋力の低下、三角筋の萎縮などがあります。
腋窩神経は、腕神経叢の後神経束から分岐した後、腋窩部を背側に向かい、外側腋窩隙(QLS)を通過し、運動枝と知覚枝に分岐します。運動枝は三角筋と小円筋、知覚枝は上外側上腕皮神経として三角筋の表層にて上腕近位外側面にいきます。
腋窩神経が通過するQLSは、肩関節背側の三角筋の表層で、大円筋、小円筋、上腕三頭筋長頭と上腕骨の間に生じた外側部分に存在する四角形の間隙です。
外側腋窩隙(QLS)は、三辺が筋によって構成されているため、肩関節肢位や筋の緊張によってもスペースが変わり、腋窩神経を絞扼します。
腋窩神経が絞扼されると、肩関節後面と上腕近位外側の放散痛、上外側上腕皮神経の支配領域の知覚障害、肩関節外転筋力の低下、三角筋の萎縮、QLSの圧痛を生じます。
投球動作では、後期コッキング期では絞扼、フォロースルー期では牽引されます。繰り返される投球による肩周囲筋の肥大によってQLSの狭窄はさらに強くなり、筋へのストレスと炎症により硬くなりQLSSを引き起こすと考えられます。投球動作では肩関節外転位で内外旋を繰り返すことでQLSを通過する腋窩神経を絞扼して、QLSSを引き起こすことがあります。
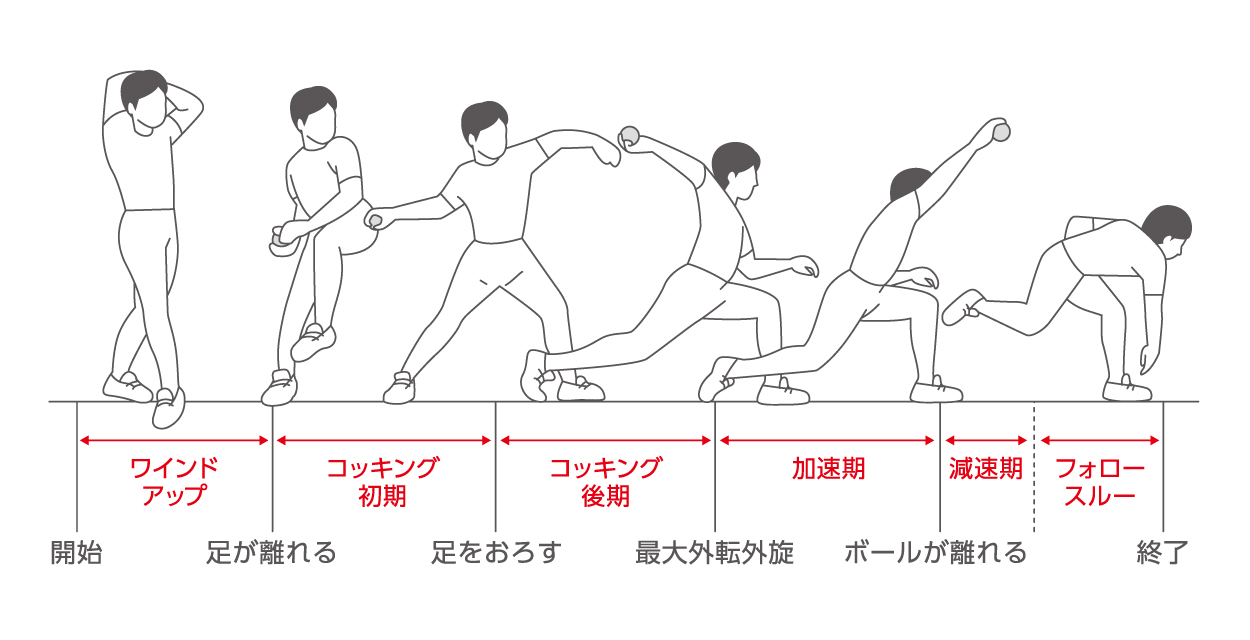
アクセレレーションからボールリリースの直後までの期間に大円筋と上腕三頭筋が同時に収縮します。つまりボールをリリースする直前に肩は急激に外旋位から内旋位へと変化するため、肩内旋筋である大円筋が収縮します。またこの時、肘は伸展位をとるため肘伸筋である上腕三頭筋も同時に収縮します。またこれに拮抗して小円筋などの肩外旋筋群にも負荷がかかるので後方のタイトネスが高まると考えられます。
腋窩神経は上肢下垂位で一番弛緩して、肩外転・外旋位でもっとも緊張が高くなります。
肩外転・外旋位で緊張と圧迫が高まった腋窩神経に、大円筋、上腕三頭筋が収縮するとさらにQLSが狭小化して圧迫が強まります。
肩甲上腕関節後方が拘縮した状態で肩関節の水平屈曲をすると、肩甲上腕関節関節後方が伸びないため肩甲骨を上方回旋方向に変位させます。この拘縮はQLSが狭小化していることを示唆しています。肩甲上腕関節の拘縮に対し、肩甲骨を保持することにより上腕骨と肩甲骨に付着する筋に適切なストレッチングをすることが、QLSSの治療の一つと考えられます。水平屈曲の形だけとっても伸ばしたいところが伸びてないなんてことが起こるのです。
リトルリーガーズショルダーは、小学校高学年から中学生の時期に、野球などの投球を行うスポーツで生じます。
高校生でみられることもあります。
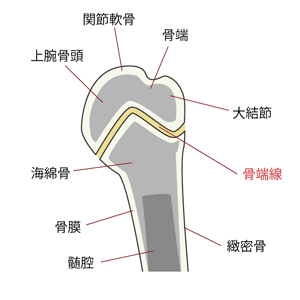
上腕骨近位の骨端線という成長軟骨部が繰り返しの投球動作により離開していきます。
1球の全力投球や遠投で急に痛くなる場合もあります。日常生活には支障がないことが多く、見かけ上は肩の可動域制限もありません。
大人の場合だと、投球障害はほとんどがオーバーユースに起因する軟部組織の障害です。
しかし成長期の子どもの場合だと軟部組織の損傷は少なく、まだ骨端線や骨端核があるために弱い骨端部に負担がかかってきます。
骨端線の2~5倍の強度が関節周辺の関節包と靭帯にはあるといわれています。
そりゃ無理だわって話なのです。
しかも投球の際、リリース時には肩にかかる引っ張る力は体重の1.5倍といわれています。鉄棒にぶら下がっった時にもう一人小さい子がしがみついたくらいの負担がかかるのです。
骨端線離開がある時に我慢して投げるはあり得ないのです。
もちろん離開がない子でも投げすぎや全力投球はオススメしません。
通常は投球を1ヵ月から3ヵ月程度休止します。投球側の肩だけではなく、脊柱や股関節などの柔軟性が低下していることが多くみられるので、投球を休んでいる間にしっかりストレッチ等を行いますが、肩の痛みが出るようなことは避けましょう。ほとんどの場合で大きな後遺症は残さずに治っていきます。
痛みを我慢しながら投げていると骨端部で横滑りするようにずれてしまうことがあります。骨端線も閉じたりすることもあります。閉じてしまったら腕が長くならないってことです。速いボールを投げるためには不利になるので、何とか投げるのを我慢してほしいのです。
休止中もバッティングや走塁は続けても大丈夫なのでそちらをしましょう。もちろんやりすぎ注意です。
できること・やっていいことをしましょう。
骨端線離開は成長期の小中学生に多いですが、まれに高校生で再発するケースがあります。「まだ背が伸びるんだよ」と慰めますが、離開しなくても背は伸びます。余計なケガはしたくないのです。
ちなみに、
<リトルリーグの投球規定>
リーグ年齢
最大投球数 11~12歳 85球/日
9~10歳 75球/日
7から8歳 50球/日
必要な休養時間として
投球数 66球以上 4日間の休息が必要
51~65球 3日間の休息が必要
36~50球 2日間の休息が必要
21~35球 1日間の休息が必要
1~20球 休息日は必要ない
米リトルリーグ公式HPより
とされています。
他にも1日50球、週200球以内というのもあります。
骨端線離開の場合、ほとんどがビックリするような投球数で来院されます。
その他外野手のバックホームや遠投練習などでの損傷があります。
外野手は中継まで。
遠投練習禁止でいいです。だってそもそも意味がないと考えられているんですよ。